 Les hormones stéroïdes
Les hormones stéroïdes
Dernière mise à jour : 2021.11.19
Sommaire :
![]() La synthèse des hormones stéroïdes
La synthèse des hormones stéroïdes
![]() La perturbation du métabolisme stéroïdien
La perturbation du métabolisme stéroïdien
![]() L'équilibre des hormones stéroïdes
L'équilibre des hormones stéroïdes
Contenu :
 Les profils stéroïdiens
Les profils stéroïdiens
Types d'hormones
Les types d'hormones diffèrent par leur structure chimique, leurs organes cibles, leur mécanisme d'action et leur métabolisme.
Les stéroïdes, les peptides et les amines sont tous synthétisés à partir de cholestérol via la même route biochimique mais pas au même endroit (surrénales, gonades, placenta...).
Propriétés et problèmes
-
-
les propriétés des stéroïdes dépendent du système enzymatique, prédominant dans un organe spécifique :
-
-
-
-
lorsque la route normale est perturbée par la présence de toxines, de xéno-oestrogènes..., les interactions entre des systèmes enzymatiques et des précurseurs hormonaux peuvent entraîner une surproduction d'hormones impropres à cet organe.
-
-
p. ex. le syndrome androgénital caractérisé par une surproduction d'hormones androgènes par les surrénales, entraînant un état d'intersexualité.
-
-
-
-
-
en général, l'hormone est uniquement produite si besoin est, il n'est donc nullement nécessaire de stocker des quantités ;
-
-
comme elles sont synthétisées à partir du cholestérol, les hormones sont liposolubles et elles circulent dans l'organisme fixées sur un porteur protéique ;
-
-
en outre, les hormones présentent toutes un temps de demi-vie plasmatique relativement long (60 à 100 min.).
-
-
-
-
-
étant donné l'affinité élevée pour les récepteurs sur les organes cibles, des concentrations assez importantes d'hormones s'accumulent (spécificité pour l'organe cible) ;
-
-
-
contrairement aux hormones protéiniques (FSH, LH, TSH), incapables de pénétrer dans la cellule, les hormones stéroïdiennes traversent la membrane cellulaire et agissent sur un récepteur intracellulaire :
-
-
pour cette raison, le temps de réponse des hormones stéroïdiennes est initialement plus long ; d'autre part, lorsque la stimulation pour libérer une hormone stéroïdienne cesse, le temps nécessaire pour que son action cesse ;
-
-
-
-
le système endocrinien est en premier lieu essentiellement régulé par un contrôle sur la synthèse réciproque et non par la dégradation hormonale :
-
-
la libération de cortisol est ainsi stimulée par l'ACTH hypophysaire ;
-
la sécrétion d'insuline est accrue par une élévation de la glycémie ;
-
l'inhibition de sécrétion de l'hormone parathyroïdienne est renforcée des taux sériques plus importants de calcium ;
-
...
-
-
 La synthèse des hormones stéroïdes
La synthèse des hormones stéroïdes
La glande surrénale est constituée de trois zones distinctes, composées de cellules différentes. Chaque type cellulaire synthétise sa propre prégnénolone localement, à partir du cholestérol, dans ses mitochondries. Dans l'organisme, toutes les hormones stéroïdiennes sont synthétisées à partir de la pregnénolone, dérivée du cholestérol et synthétisée en particulier dans les surrénales, mais également dans le foie, les glandes sexuelles, le cerveau et la rétine (oeil).
Le cholestérol est d'origine alimentaire (30%) ou produit au niveau du foie (70%).
Résumé des dérivés principaux :
A partir de cholestérol :
-
-
Alimentation ---> cholestérol
-
et
-
-
Hydrates de carbone, graisses ---> AcCoA ---> cholestérol (voir : "Synthèse endogène du cholestérol")
-
====> Cholestérol ---> "side chain cleavage enzym" ---> pregnénolone :
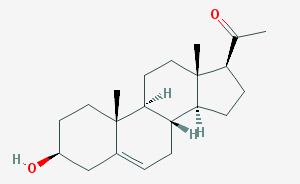
La pregnénolone est le précurseur de toutes les hormones stéroïdiennes synthétisées dans les glandes surrénales via 3 routes; l'organisme même peut, à tout moment, choisir la route la plus adaptée à la demande :
3 ROUTES :
-
-
-
-
pregnénolone (C21) ---> vit A, B3 ---> progestérone (progestagène, C21) (prépare les muqueuses utériennes pour la nidation embryonale et assurent, entre autres, l'assouplissement des ligaments du bassin afin de faciliter l'accouchement)
-
-
-
-
-
-
-
-
route des glucocorticoïdes (dans la zona fasciculata du cortex surrénal ou corticosurrénale) :
-
-
-
-
progestérone ---> vit B5, C, Zn ---> cortisol (C21): active l'adrénaline (synthétisée dans la médullosurrénale)
---> gestion du stress chronique et de la glycémie.
-
-
-
-
-
route des minéralocorticoïdes (dans la zone glomerulosa du cortex surrénal) :
-
-
-
-
progestérone ---> vit B3, licorice ---> aldostérone (C21): régule la gestion électrolytique (glande surrénale)
---> gestion de la balance liquidique et des taux sanguins de Na/K.
-
-
-
-
pregnénolone ---> DHEA ---> DHEAS (dans la zona reticularis du cortex surrénal et dans les ovaires/testicules)
-
-
-
-
-
-
-
-
route des androgènes :
-
-
-
-
DHEAS ---> vit A, C, Zn ---> testostérone et autres androgènes
---> gestion des hormones sexuelles masculins.
DHEAS ---> vit E, B3, B, O2 ---> estradiol et autres estrogènes (estriol (16alpha), estradiol (17alpha), 2-OH-E1)
---> gestion des hormones sexuelles féminines.
![]() Les androgènes et les estrogènes influencent directement la santé psychique et la durée de vie!
Les androgènes et les estrogènes influencent directement la santé psychique et la durée de vie!
Note : le rapport 16 + 17 alpha/2-OH-E1 est important dans le cancer mammaire. La concentration des 2-OH-E1 peut être influencée positivement par une activité physique régulière, ainsi que par la consommation de choux. Les femmes doivent donc bouger plus!
Un stress mal géré (mauvaise nutrition, sommeil insuffisant, inflammation chronique, déséquilibres glycémiques) peut entraîner une dérégulation de l’axe hypothalamo‑hypophyso‑surrénalien (axe HPA), réorientant la physiologie vers une production accrue de cortisol, avec des effets en aval sur d’autres hormones (réponse adaptative complexe du système endocrinien sous stress). Ce n’est donc pas la surrénale qui décide de la réponse. C’est le cerveau.
Le cerveau interprète le stress et active deux grandes voies :
- le système nerveux sympathique, via les nerfs (réponse aiguë)
- l’axe HPA, via une cascade hormonale (réponse chronique)
Le stress chronique, le manque de sommeil et certaines carences génèrent des molécules agressives dans vos cellules qui endommagent directement le mécanisme de production, ce qui entraîne une diminution de la production de prégnénolone. Lorsque la prégnénolone vient à manquer, votre corps fait un choix de survie : il consacre les ressources restantes en priorité à la production de cortisol, l'hormone indispensable pour résister au stress. La DHEA, la testostérone et la progestérone passent alors au second plan.
---> Favoriser la gestion du stress, rétablir le sommeil profond (le seul moment où les mitochondries se régénèrent réellement). Et, si nécessaire, recourir en dernier recours à une supplémentation en prégnénolone...
ATTENTION :
-
-
-
En cas de stress chronique, la conversion Cholestérol > Cortisol > augmentation du nombre de récepteurs à la noradrénaline et activation de l'adrénaline (route 1) dominera, entraînant une réduction de la production des hormones sexuelles (route 2 et 3), une diminution de l'immunité et une élévation du risque de cancer.
-
-
-
-
-
Le métabolisme stéroïdien utilise les mêmes isoenzymes, les hydroxylases du système cytochromique CYP450, que le système MFO : une compétition entre les deux systèmes peut se manifester :
-
-
en cas de surcharge d'un système enzymatique, l'autre système subira les conséquences.
-
-
de cette façon, une déficience de la 21 alpha hydroxylase peut provoquer une diminution des taux de cortisol (diminution de la production) et une augmentation des androgènes (moindre conversion du substrat) ;
-
-
conséquence : suite au changement de la route métabolique ---> élévation des taux de testostérone.
-
-
-
-
-
-
-
-
La "side chain cleavage enzym" qui casse par oxydation, sous l'influence d'AMPc, la queue du cholestérol, représente l' "Etape Décisive de la Vitesse" (EDV)" du métabolisme stéroïdien. Cette étape est induite par une action hormonale (T4, adrénaline...) qui entraîne à son tour une augmentation du second messager cellulaire AMPc, déclencheur du système de cascade de l'adénylate cyclase (inositol/Ca2+) pour la conversion du cholestérol ---> pregnénolone.
-
-
-
-
-
Autres facteurs déterminants :
-
-
apport du cholestérol
-
-
apport du cholestérol LDL.
-
-
-
-
-
-
-
La conversion de la progestérone en resp. testostérone (via la DHEA), aldostérone, ou en cortisol dépend du lieu de l'action : resp. testicules (cellules de Leydig), glandes surrénales, glandes surrénales.
-
-
-
-
-
En cas de taux sanguins trop faibles de cholestérol :
-
-
diminution de la synthèse du cortisol
-
-
diminution de la résistance au stress
-
-
diminution de l'antagonisme avec l'oestradiol.
-
-
-
-
-
-
-
-
La production de la pregnénolone diminue naturellement avec l'âge : cette diminution entraîne donc également une diminution de toutes les hormones synthétisées à partir de la pregnénolone, telles que la DHEA, la progestérone (ménopause...), et d'autres hormones stéroïdiennes intermédiaires.
-
-
-
-
-
L'ingestion de petites quantités de pregnénolone et de DHEA ne déclenchent pas un mécanisme de rétrocontrôle : la production endogène de la pregnénolone n'est donc pas freinée par l'ingestion de petites doses.
-
-
 La perturbation du métabolisme stéroïdien :
La perturbation du métabolisme stéroïdien :
Circonstances pouvant perturber gravement le métabolisme stéroïdien :
-
-
un âgé avancé
-
une oxydation du cholestérol (oxyLDL) : par manque d'antioxydants
-
un apport trop faible de cholestérol : par la prise d'hypolipidémiants (médicaments anticholestérol)
-
un abus médicamenteux
-
un déficit de cofacteurs enzymatiques du métabolisme stéroïdien : I, B3, vit A, Zn, B, Cr, Mg, ...
-
une inhibition enzymatique par des produits chimiques : Hg, F, ...
-
l'ingestion de produits finaux du métabolisme stéroïdien (la pilule!) : entraîne par le mécanisme du rétrocontrôle un arrêt de la production endogène (probablement la cause d'un délai de 3 mois entre l'arrêt d'un traitement contraceptif et une conception)
-
la compétition avec le système MFO en utilisant les mêmes isoenzymes : des enzymes avec une structure moléculaire différente mais avec une activité catalytique identique
-
lors d'un effort physique important : tous les AcCoA seront utilisés dans le cycle de l'acide citrique pour la conversion des hydrates de carbone en ATP, pouvant provoquer un manque d'AcCoA pour la synthèse de cholestérol, et donc aussi pour celle de la testostérone
-
-
p. ex. chez les marathoniens : l'effort excessif peut épuiser la testostérone
-
-
une absorption défaillante d'acides aminés : peut également provoquer un manque d'AcCoA pour la synthèse du cholestérol.
-
 L'équilibre des hormones stéroïdes :
L'équilibre des hormones stéroïdes :
La PROGESTERONE :
-
-
augmente la fertilité : la progestérone prépare l'organisme de la femme à la grossesse, en particulier par régulation du cycle menstruel et en préservant la qualité de la muqueuse endométriale (utérus); stimule la libido
-
est nécessaire à la croissance de l'embryon et à celle du foetus tout au long de la gestation
-
agit comme un diurétique naturel
-
prévient l'ostéoporose : la progestérone stimule directement l'édification du tissu osseux, mieux que les oestrogènes (qui sont pourtant les premiers prescrits dans cette indication)
-
la progestérone est un antagoniste des oestrogènes et peut être utilisée dans le traitement du cancer mammaire (au lieu de ou en complément d'anti-oestrogènes) : en effet, des chercheurs ont trouvé que, dans les cellules cancéreuses mammaires, les récepteurs de progestérone communiquent avec les récepteurs oestrogéniques afin de modifier leur comportement, entraînant ainsi une diminution de la croissance tumorale
 .
.
-
la progestérone freine l'enzyme ACAT, indispensable dans la conversion de
-
AcylCoA + cholestérol ---> ACAT enzyme ---> cholestérylester + CoASH
La progestérone est votre somnifère naturel : elle améliore l'activité des récepteurs GABA-A. Lorsque l'ovulation ralentit et que les taux chutent, la qualité du sommeil se dégrade. Les changements hormonaux entraînent davantage de réveils, moins de sommeil profond et paradoxal, un temps plus long pour atteindre les stades de récupération et une vulnérabilité accrue au stress.
> La progestérone :
diminuée par :
> Le cortisol :
diminué par :
une diminution indique
-
-
-
-
une insuffisance surrénalienne
-
une présence déficitaire du cholestérol
-
-
-
> L'aldostérone :
diminuée par :
-
-
-
-
un manque de vit B3, ACTH (Adrenocorticotropic hormone) comme cofacteurs dans la conversion de la progestérone en aldostérone
-
l'acide glycyrrhizique (dans la réglisse) : la glycyrrhizine agit sur l'inhibition d'une enzyme, la 11β-hydroxystéroïde deshydrogénase (type 2), qui métabolise le cortisol en cortisone afin de laisser l'aldostérone réguler la réabsorption de sodium sur son récepteur (le récepteur des minéralocorticoïdes). En inactivant la 11β-hydroxystéroïde deshydrogénase (type 2), la glycyrrhizine permet l'activation permanente du récepteur de l'aldostérone par le cortisol (10 à 100 fois plus présent que l'aldostérone dans le plasma), et ainsi une réabsorption non régulée et excessive de sodium et donc d'eau, aboutissant à l'hypertension
-
des déficits enzymatiques
-
des bétabloquants, le captopril (IECA), le clomifène
-
la DOCA (désoxycorticostérone acétate), une hormone surrénalienne
-
-
-
La DHEA :
diminuée par :
-
-
-
des hypolipidémiants (anticholestérol)
-
la substitution oestrogénique
-
des corticostéroïdes
-
l'anorexie
-
-
augmentée par :
-
-
-
l'obésité
-
-
> La testostérone :
diminuée par :
-
-
-
-
un manque de vit A, C, Zn comme cofacteurs dans la conversion de la DHEA en testostérone
-
des déficits enzymatiques
-
des corticostéroïdes
-
des hypolipidémiants (anticholestérol)
-
-
-
La DiHydroTestostérone (DHT) : cause du cancer de la prostate
diminuée/freinée par :
L'estradiol (homme)
diminué/freiné par :
-
-
-
-
-
l'estriol
-
des anti-oestrogènes : le tamoxifène
-
la progestérone
-
des androgènes (testostérone)
-
des glucocorticoïdes (cortisol)
-
-
-
-
> L'estrone :
diminué par :
L'estradiol (femme)
conversion freinée par :
-
-
-
-
-
l'estriol
-
des anti-oestrogènes : le tamoxifène
-
la progestérone
-
des androgènes (testostérone)
-
des glucocorticoïdes (cortisol)
-
-
-
-
Le 2-OH-E1
conversion stimulée par :
-
-
-
-
-
brassica (des choux), l'indol-3-carbinole
-
-
-
-
Le 16-alpha-OH-E1 ---> l'estriol
conversion stimulée par :
